
Uw hartritme, regelmatig als een klok?
Voorkamerfibrillatie (VKF) is de meest voorkomende hartritmestoornis waarbij het hart op hol slaat. Gelukkig kan dit probleem tijdig worden vastgesteld en zijn er goede behandelingen beschikbaar. Want zonder de juiste behandeling wordt de kans op een beroerte vijf maal groter.
Wist u dat voorkamerfibrillatie de meest voorkomende hartritmestoornis is? Vanaf 40 jaar hebt u 1 kans op 4 om ooit voorkamerfibrillatie te krijgen. Één derde van de mensen met voorkamerfibrillatie heeft echter géén klachten waardoor het probleem vaak onopgemerkt blijft. Nochtans ligt bij voorkamerfibrillatie de kans op een beroerte of herseninfarct gemiddeld vijfmaal hoger dan normaal indien geen behandeling wordt gestart.
Het gezonde hart
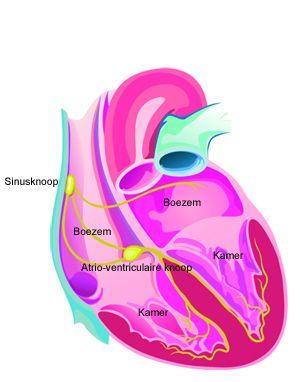
Het hart is een pomp die het bloed rondpompt doorheen heel ons lichaam. De rechterkant van het hart zorgt voor de aanvoer van bloed naar de longen, de linker kant voor de aanvoer naar de rest van het lichaam. Elke kant heeft een sterk onderste gedeelte, de kamer of het ventrikel, dat verantwoordelijk is voor de pompwerking. Om te kunnen werken moeten de kamers gevuld worden met bloed vanuit de voorkamers, ook boezems of atria genoemd. Heel deze pompwerking wordt geregeld door een speciaal elektrisch systeem.
De gangmaker van het hart is de sinusknoop. Hier wordt een klein stroomstootje opgewekt. De sinusknoop stuurt deze elektische impuls door de boezems naar de atrio-ventriculaire knoop. Deze knoop heeft als taak de prikkel even te vertragen zodat de voorkamers de kamers kunnen vullen en deze dan door te geven aan de bundel van His. Via deze zenuwbundel wordt de impuls doorgegeven aan de kamerwanden via een fijnvertakt stelsel van kleinere zenuwvezels. Na de boezems trekken de kamers samen.
In rust slaat het hart een 60 à 70 keer per minuut. Bij inspanning kan dat oplopen tot 160 à 180 slagen per minuut.
Het hart van slag
Bij voorkamerfibrilatie ontstaat er chaos in het elektrische systeem. De voorkamers worden honderden malen per minuut geprikkeld om samen te trekken. Dit is echter zo snel dat de voorkamers dit niet halen, en er gebeurt het omgekeerde: de voorkamers trekken vrijwel niet meer samen. Hierdoor vullen ook de kamers minder goed en vermindert de pompwerking van het hart. Al deze honderden prikkels worden gelukkig niet doorgegeven aan de kamers, want ook deze zouden dit ritme niet volhouden, en uiteindelijk zou het hart het opgeven. Hiervoor zorgt het tussenstation, de atrioventriculaire knoop.
Gezien de prikkels wisselend worden doorgegeven, zullen de kamers onregelmatig samentrekken, vaak snel, soms traag. Dit kan klachten veroorzaken zoals kortademigheid en vermoeidheid, duizeligheid, misselijkheid en zweten. Bij sommigen ontstaat er pijn op de borstkas.
Hoe wordt de diagnose gesteld?
Een hartfilmpje of elektrocardiogram (ECG) is het meest eenvoudige en efficiënte onderzoek, maar dit betreft slechts een momentopname van de elektrische hartactiviteit die hiermee wordt opgemeten. Omdat het gekend is dat voorkamerfibrillatie bij sommigen slechts af en toe opkomt, is het nuttig om het hartritme zelf te controleren door het nemen van de polsslag.
Hoe meet men de polsslag?
In rust plaatst men 3 vingers op de gestrekte pols van de andere hand, tussen de pees van de duim en de zijkant van het polsbeen en men oefent een lichte druk uit. Dan telt men het aantal slagen gedurende 30 seconden en verdubbelt men dit om het aantal slagen per minuut te verkrijgen. Het normale ritme ligt tussen de 50 en 100 slagen per minuut.
Als men er niet in slaagt om de polsslag te meten, dient men raad te vragen aan de huisarts.
Wanneer dient men de huisarts te contacteren?
? Indien de polsslag in rust trager is dan 40 slagen per minuut of sneller dan 120 per minuut.
? Indien de polsslag onregelmatig is: soms snelle en soms trage slagen.
? Indien de hartkloppingen gepaard gaan met klachten van bijvoorbeeld duizeligheid, ademhalingsmoeilijkheden, pijn in de borst, kortademigheid, flauwvallen, een ongewone vermoeidheid, enz.
Hoe groot is de kans dat iemand voorkamerfibrillatie heeft?
Iedereen kan voorkamerfibrillatie ontwikkelen, maar er bestaan verschillende risicofactoren die het ontstaan ervan kunnen bespoedigen. Indien iemand aan een van de volgende voorwaarden voldoet, raden we die sterk aan om actief deel te nemen aan de Week van het Hartritme:
? Hij/zij is ouder dan 40 jaar.
? Hij/zij heeft een verhoogde bloeddruk of neemt medicatie voor de bloeddruk.
? Hij/zij heeft diabetes.
? Hij/zij heeft al een trombose of een beroerte gehad.
? Hij/zij heeft een hartinfarct gehad of lijdt aan hartfalen.
? Hij/zij lijdt aan slaapapneu.
? Hij/zij lijdt aan overgewicht.
? Zijn/haar schildklier werkt te snel.
? Zijn/haar alcoholgebruik ligt boven het gemiddelde.
? Hij/zij beoefent duursport.
? Hij/zij heeft een familiale voorgeschiedenis van voorkamerfibrillatie.
Meestal niet het enige probleem
Hoe ouder u bent, hoe meer kans u heeft op voorkamerfibrillatie. Dit heeft te maken met het verouderingsproces van het hart. Toch zijn er ook jonge mensen met voorkamerfibrillatie.
In ongeveer 60% van de gevallen zijn er, naast VKF, nog andere tekenen van hartlijden aanwezig:
- reumatisch kleplijden
- slagaderverkalking
- hartfalen
- hartinfarct
- hoge bloeddruk.
Voorkamerfibrillatie kan uitgelokt worden door:
- Te sterke werking van de schildklier
- Longziektes
- Overmatig alcoholgebruik op korte tijd
- Oververmoeidheid
- Koorts
Mogelijke gevolgen
Wanneer plots voorkamerfibrillatie optreedt, voelt dit eerder beangstigend aan, zeker als dit de eerste keer is. Belangrijk om weten, is dat voorkamerfibrillatie geen voorbode is van een hartinfarct. Evenmin zal het hart plots stilvallen.
Twee belangrijke problemen die wel het gevolg kunnen zijn van voorkamerfibrillatie: klontervorming en hartverzwakking.
Klonters kunnen zich in de voorkamers vormen, doordat deze vrijwel niet meer samentrekken. Indien de klonter vanuit het hart naar het lichaam schiet, kan dit een beroerte uitlokken, een verlamming of kunnen er organen zoals darmen, nieren... in problemen komen.
Het risico op klontervorming is echter vrijwel onbestaande in de eerste 48 uur!
Ook na behandeling van voorkamerfibrillatie kan er een risico op klontervorming blijven bestaan. Naargelang dit risico zal de arts bloedverdunnende medicatie voorschrijven.
Verzwakking van het hart door voorkamerfibrillatie komt minder voor. De voornaamste tekenen zijn kortademigheid en dikke voeten.
De behandeling
Er zullen steeds twee soorten behandeling overwogen worden: één voor het ritme, en één ter voorkoming van klonters.
Normaliseren van het ritme
Wanneer het hart door de voorkamerfibrillatie te snel klopt, zal er steeds gekozen worden voor medikatie die het hartritme vertraagt.
Wanneer het hart te traag klopt, dan zal er eventueel een tijdelijke of definitieve pacemaker geplaatst worden.
Wanneer uw arts ervoor kiest om de voorkamerfibrillatie terug te vormen tot een regelmatig ritme (dit wordt reconversie genoemd), dan heeft hij de keuze tussen medicamenteuze of elektrische reconversie. Bij medicamenteuze reconversie wordt er meestal medicatie toegediend via een ader. Voor elektrische reconversie wordt de patiënt gedurende enkele minuten in slaap gebracht en wordt er een elektrische schok door het hart gegeven.
Voorkomen van klonters
Wanneer de arts het hartritme wil normaliseren, dan wil hij eerst weten of er geen klonters in het hart zitten. Dit kan hij zien door middel van een transoesofagale echografie. Via geluidsgolven wordt het hart bekeken. Om een zo goed mogelijk beeld te bekomen gebeurt dit onderzoek via de slokdarm.
Wordt er een bloedklonter gevonden, dan zal de patiënt eerst enkele weken bloedverdunners krijgen. Is de klonter weg, dan kan het ritme op dat moment hersteld worden.
Het kan ook zijn dat de arts beslist om het ritme niet meer regelmatig te maken. Gezien het risico op klontervorming dan blijvend aanwezig is, zal er een vorm van bloedverdunners voorgeschreven worden. Een behandeling met bloedverdunners moet heel nauwkeurig individueel afgesteld worden. Een te hoge dosis bloedverdunners kan immers aanleiding geven tot bloedingen, te weinig bloedverdunner verhoogt de kans op bloedklontervorming.
Wist u dat...? Eén beroerte op 6 het gevolg is van voorkamerfibrillatie. |
Fout opgemerkt of meer nieuws? Meld het hier